「早期で転移リスクが低い乳癌患者の場合、術後のフォローアップに腫瘍マーカー、CT、PET、骨シンチグラフィーを用いるな」。これは米国臨床腫瘍学会(ASCO)の勧告だ。
「ASCOの勧告のうち、この項目が最も注目に値する」と語るのは、平鹿総合病院(秋田県横手市)乳腺科部長の島田友幸氏。日本の多くの医療機関では、乳癌患者のフォローアップで血液検査やCTなどがルーチンに行われているからだ。これらルーチンの検査を不適当だとする勧告がもたらすインパクトは大きい。
転移発見しても予後変わらず
乳癌術後のフォローアップは、乳癌の乳房内再発や対側転移(もう一方の乳房への転移)の発見と、肺や骨などへの転移を発見するために行うものに分けられる。このうち、マンモグラフィーは前者、腫瘍マーカーやPET、CT、骨シンチグラフィーなどは主に後者の発見に用いられる。
「この勧告が意味するのは、乳房内再発や対側転移と異なり、肺や骨などへの転移は発見しても生命予後に変わりはなく、患者に利益がないのだから行うなということだ」と島田氏は解説する。
乳癌は早期に発見される頻度が高まり、トラスツズマブ(商品名ハーセプチン)などによる標準化学療法も進歩したため、多くの人は再発転移することなく平均寿命まで生存できるようになった。その一方で、他臓器に転移した場合は治療法が限られ、「転移をいくら早期に発見しても、現状では転移巣を根治させるほど有効性の高い治療法がない」(島田氏)という(図4)。
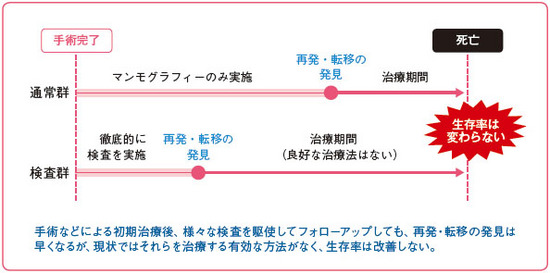
図4 乳癌患者にスクリーニング検査が推奨されない理由(島田氏による)
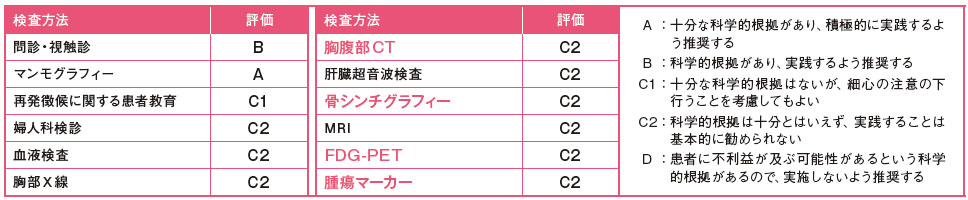
勧告の大きな根拠となっているのが、94年と99年に発表された2つのランダム化比較試験の結果。術後に定期診察とマンモグラフィーのみ行う群と、積極的に画像検査や腫瘍マーカー検査を行う群を比較したところ、生存率に差がないことが示された。この事実に基づき、日本の乳癌診療ガイドラインでも、上記の検査は軒並み「C2」評価、つまり「実施は基本的に勧められない」と評価されている(表4)。
一方、日本の多数の医療機関ではこうした評価に反する形で、ルーチンに腫瘍マーカー検査やCTが行われている。ガイドラインはあまり活用されていないようだ。「根拠となった2つの試験は90年代のもので、治療が進歩した今では当てはまらない」といった考え方で検査を行っている医療機関もあるという。
これに対して島田氏は、「過去の試験が現状にそぐわないという考え方を否定できるエビデンスはない。ただ現場の実感として、転移乳癌患者への有効な治療法はないというのも残念ながら事実だ」と指摘する。
これらの検査には偽陽性や誤診もあり、その場合の不利益も考慮する必要がある。患者の心理的負担や、生検などの侵襲的検査や過剰な治療などによる身体的負担、費用負担は無視できない。
「腫瘍マーカー値が少し上がっただけでも癌の患者は不安になり、その不安を取り除くために説明する医師の負担も大きい。それらを総合的に考えた今回の勧告は極めて妥当で、米国では議論の余地がないほど浸透している」と島田氏は強調する。